Abnahmehäufigkeit von Blutkulturen auf der Intensivstation
Dabei wird jedoch bisher kein Korrekturfaktor für die Anzahl abgenommener Blutkulturen berücksichtigt. Es ist zu vermuten, dass die Häufigkeit der Abnahme von Blutkulturen direkt mit der Septikämierate korreliert. Jede abgenommene Blutkultur bietet die Chance, eine Septikämie zu entdecken, während jede bei entsprechender Indikation (z.B. Fieber) nicht durchgeführte Blutkultur umgekehrt das Risiko mit sich bringt, dass eine Septikämie unentdeckt bleibt.
In den USA wurde aufgrund einer im Jahr 1999 durchgeführten, webbasierten Expertenumfrage eine Abnahmerate von 103–188 Blutkultursets pro 1.000 Patientenliegetage als „optimaler Bereich“ für Intensivpatienten definiert. Ein ähnlicher Wert (100–200 Kulturen pro 1.000 Patientenliegetage) wurde im Jahr 2007 von einer deutschen Leitlinie angegeben [1]. Beide Werte beruhen jedoch offensichtlich auf einer Expertenschätzung und nicht auf Studiendaten. Eine Arbeitsgruppe des Nationalen Referenzzentrums für Surveillance in Berlin hat daher kürzlich eine Korrelationsberechnung publiziert. Ziel war es, aufgrund von abgefragten Daten zur Abnahme von Blutkulturen einen rechnerischen Zusammenhang zur Septikämierate herzustellen. Als Hypothese wurde formuliert, dass oberhalb einer bestimmten Blutkultur-Abnahmehäufigkeit (Schwellenwert) keine weitere Steigerung der ermittelten Septikämierate eintreten würde. Dieser Schwellenwert sollte bestimmt und als künftige Minimalanforderung an eine ausreichend intensive Blutkulturdiagnostik im Zusammenhang mit einer KISS-Erfassung definiert werden [2].
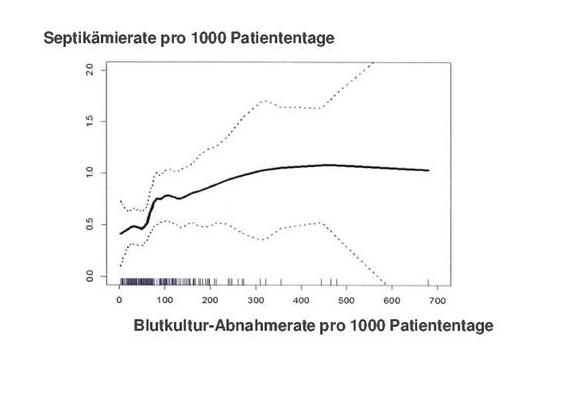
Abb. 1: Zusammenhang zwischen Blutkultur-Abnahmerate und Septikämierate auf 223 KISS-Intensivstationen. Die durchgezogene Linie wurde mittels lokal gewichteter Regression errechnet. Die punktierten Linien geben das 95% Konfi denzintervall an. Die teilnehmenden Stationen sind auf der x-Achse als senkrechte Striche bezeichnet.
Methodik
Im deutschen Krankenhaus-Infektions-Surveillance-System (KISS) werden die Inzidenzraten nosokomialer Infektionen für mehr als 200 teilnehmende Intensivstationen gesammelt. Neben Atemwegsinfektionen, Katheter-assoziierten Harnwegsinfektionen und nosokomialen Meningitiden werden auch primäre Septikämien erfasst. Die Definition der primären Septikämie folgt dabei im Wesentlichen den Vorgaben des US-amerikanischen Centers for Disease Control and Prevention (CDC). Sekundäre Septikämien, d.h. Septikämien, bei denen aufgrund eines übereinstimmenden Erregernachweises angenommen werden kann, dass sie von einem anderen Infektionsherd im Körper ausgehen, bleiben bei der KISS-Erfassung unberücksichtigt. Die vorliegende Studie wertete die Daten für primäre Septikämien aus den Jahren 2006 und 2007 aus. Im Jahr 2006 wurden von den teilnehmenden Intensivstationen zusätzlich Angaben zur Anzahl abgenommener Blutkulturen abgefragt. Eine Blutkultur wurde dabei jeweils als 1 Set (aerob und anaerob) definiert.
Die Abnahmehäufigkeit von Blutkulturen, ermittelt im Jahre 2006, wurde auf das Jahr 2007 extrapoliert und mit den für beide Jahre erfassten primären Septikämien statistisch korreliert.
Ergebnisse
Alle in den Jahren 2006 und 2007 teilnehmenden Intensivstationen wurden in die Auswertung einbezogen. Es handelte sich insgesamt um 223 Stationen, von denen 50,2 % interdisziplinär belegt wurden. Die mediane Bettenzahl der zugehörigen Krankenhäuser lag bei 500 Betten (mittleres 50 % Quantil 300–1.000 Betten). 45,7 % der Häuser hatten den Status eines akademischen Lehrkrankenhauses. 73,2 % der Krankenhäuser sandten ihre mikrobiologischen Laborproben zu entfernt liegenden Laborinstituten außerhalb des Krankenhauses.
Die mediane Anwendungsrate für zentrale Venenkatheter (errechnet als Zahl der Venenkathetertage, geteilt durch die Patientenliegetage, x 100) lag in den beiden Studienjahren bei 67,3 (mittlere 50 % Quantil 49,2–82,1). Die gleiche Rate für maschinelle Beatmung lag bei 34,2 (22,7–49,9). Die mediane Rate abgenommener Blutkulturen betrug im Jahr 2006 60 pro 1.000 Patientenliegetage (mittleres 50 % Quantil 33–108). Die Rate nachgewiesener Septikämien lag bei 0,46 pro 1.000 Patientenliegetage (einschließlich der Septikämien durch Koagulase-negative Staphylokokken). Wurden letztere als mögliche Kontaminanden aus der Bewertung herausgenommen, so lag die Rate bei 0,38 pro 1.000 Patientenliegetage.
Die Korrelationsberechnung zwischen Septikämierate und Rate abgenommener Blutkulturen, ermittelt durch lokal gewichtete Regression, ist in Abbildung 1 dargestellt. Es zeigte sich, dass ab einem Schwellenwert, der mit 87 Blutkulturen pro 1000 Liegetage errechnet wurde, keine signifikante Zunahme der Rate nachgewiesener Septikämien eintrat. Das 95 % Konfidenzintervall für diesen Wert betrug 55 bis 120. Wurden nur Venenkatheter-assoziierte Septikämien betrachtet, so lag der Wert bei 83 (53–114). Ein Ausschluss von Septikämien durch Koagulase-negative Staphylokokken führte nicht zu einer Änderung dieser Zahlen.
Schlussfolgerung der Autoren
Die Studie ermittelte anhand der Datenbasis des deutschen KISS-Systems einen wissenschaftlich abgesicherten Schwellenwert von 87 abgenommenen Blutkultursets pro 1.000 Patientenliegetage als Referenzwert für eine ausreichend sensitive Blutkulturdiagnostik. Eine erhebliche Steigerung der Abnahmehäufigkeit über diesen Wert hinaus führte nur zu einer unwesentlichen Zunahme der Detektionsrate von Septikämien. Der obere Schwellenwert, ab dem die Blutkulturdiagnostik unökonomisch wird, dürfte daher nach Auffassung der Autoren nur gering über diesem Schwellenwert von 87 liegen.
Kommentar des korrespondierenden Referenten Frau PD Dr. med. Elisabeth Meyer, München
Einen Richtwert von etwa 100 Blutkulturen für Intensivstationen pro 1.000 Patiententage empfehlen die Autoren der Studie. Eine wichtige Arbeit. Sie liefert die Evidenz für diese Empfehlung auf Basis von Daten von 223 Intensivstationen und hat dafür den Zusammenhang zwischen der Zahl der angeforderten Blutkulturen und der Zahl der diagnostizierten Sepsisfälle untersucht. Laut der Studie stieg bis zur Zahl von 87 Blutkulturen pro 1.000 Patiententage die Zahl der diagnostizierten Sepsisfälle an. Danach flachte die Kurve ab: Mehr Blutkulturen führten nicht zu mehr Sepsisdiagnosen.
Jedes Jahr erkranken in Deutschland mehr als 175.000 Menschen an einer Sepsis. Für ein Drittel der Patienten endet sie tödlich. Um eine Sepsis zu diagnostizieren, sollen Blutkulturen angelegt werden. Nur so können die Erreger, die zur Sepsis geführt haben, identifiziert und deren Resistenz bestimmt werden.
Werden zu wenige Blutkulturen abgenommen, leidet die Qualität der Behandlung, weil nur empirisch – und damit vor allem bei steigenden Resistenzen mitunter falsch – und nicht nach Antibiogramm behandelt werden kann.
Es ist bekannt, dass Deutschland im internationalen Vergleich außerordentlich schlecht abschneidet, was die Blutkulturdiagnostik anbelangt. Auch diese Studie hat gezeigt, dass nur ein Drittel der untersuchten Intensivstationen Blutkulturen in ausreichender Menge anlegt. Das ist bedenklich, zumal die teilnehmenden Stationen möglichweise eine Positivauswahl darstellen.
Die Wissenschaftler schlussfolgern, dass nur wenn die Intensivstationen den genannten Richtwert erreichen, die meisten Sepsisfälle rechtzeitig und zuverlässig erkannt und die betroffenen Patienten adäquat behandelt werden können. Logischerweise sind in Surveillance Systemen nosokomiale Sepsisfälle nur dann sinnvoll zu vergleichen, wenn man weiß, ob überhaupt eine ausreichende Diagnostik stattgefunden hat.
Die Erfassung der Anzahl der Blutkulturen pro 1.000 Intensivtage mit Bezug auf den Richtwert ist demzufolge Grundlage für jegliche Qualitätssicherung.
Die Autoren warnen aber davor, dass – würde man z.B. Surveillancedaten von nosokomialen Infektionen allgemein zugänglich machen (public reporting), wie es in manchen US-amerikanischen Bundesstaaten der Fall ist – dies einen Anreiz dafür darstellen könnte, notwendige Diagnostik nicht zu machen. Nach dem Motto: Keine mikrobiologische Diagnostik, kein Erreger, keine nosokomiale Infektion, keine Bestrafung (in einem pay for performance-System).
Einschränkend kann angeführt werden, dass in der Studie nur primäre und keine sekundären Sepsisfälle untersucht wurden. Allerdings ergab die Sensitivätsanalyse keine anderen Ergebnisse, wenn nur die Katheter-assoziierten Sepsisfälle in die Auswertung einbezogen wurden.
Literatur
1 Karch A, Castell S, Schwab F et al. Proposing an empirically justified reference threshold for blood culture sampling rates in intensive care units. J Clin Microbiol 2015;53:648–652.
Kommentierende Referentin:
PD Dr. med. Elisabeth Meyer, Fachärztin für Hygiene und Umweltmedizin. Fachärztin Innere Medizin, Infektiologie DGI
Korrespondierender Autor:
Hardy-Thorsten Panknin
Fachjournalismus Medizin – Schwerpunkt Klinische Infektiologie und Kongressmanagement
Badensche Straße 49
D-10715 Berlin
E-Mail: ht.panknin@berlin.de
Entnommen aus MTA Dialog 11/2015
Dann nutzen Sie jetzt unser Probe-Abonnement mit 3 Ausgaben zum Kennenlernpreis von € 19,90.
Jetzt Abonnent werden

